
リハ医を知る
リハ医の日常
リハ医の日常
当講座には複数の指導医が在籍しており、
充実した環境の中でリハビリテーション医学を学ぶことができます。
障害や残存機能を客観的に評価

神経伝導検査・針筋電図検査
神経伝導検査およびそれと一緒に行う針筋電図検査はリハビリテーション科医が習熟すべき臨床検査の1つです。末梢神経や神経筋接合部、筋の機能異常を評価することができます。各診療科から検査の依頼がありますが、検査結果によって手術部位や治療方針が決定されることも少なくありません。
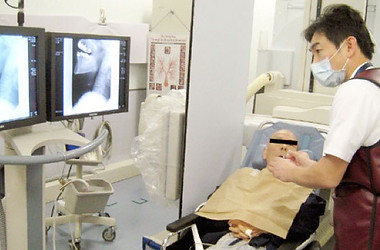
嚥下造影検査
嚥下障害はリハビリテーション医療で扱うことの多い障害の1つです。バリウム水を口腔内に入れて、その後の嚥下動態を透視下に観察することで、嚥下障害の診断、訓練方法への手がかりが得られます。検査には水分以外にゼリーやその他の食品も用いられます。透視画像は動画として保存し、臨床に役立てます。

高次脳機能検査
高次脳機能障害は症状が多彩で、その評価にはさまざまな検査を実施します。近年の高齢者事故の件もあり、患者の自動車運転再開には慎重な判断が必要となります。高次脳機能検査の評価や患者の実際の生活場面の行動観察を行い必要があれば実車教習の可能な施設への紹介や実車の講習に同席し、運転に問題がないかの評価を行ったりする場合もあります。
障害やADLを改善するための治療
ボツリヌス療法
脳卒中の後遺症、頭部外傷、脊椎損傷などが原因で痙縮(けいしゅく:筋肉が硬く、緊張して、手足がつっぱったり、曲がったりする)が起きることがあります。ボツリヌストキシンを筋肉内へ注射することで、筋肉の緊張をやわらげ、痙縮を改善することができます。
※脳卒中ガイドライン2015でもグレードAで推奨されています。


反復経頭蓋磁気刺激療法
磁力により大脳を局所的に、ほぼ無痛性に刺激する手法です。脳の損傷した部分周囲を活発に機能させ、脳の持つ回復力を最大限に引き出すことを目的としています。
リハビリテーション医学の分野では脳卒中による片麻痺上肢機能への治療応用が盛んに試みられるようになっており、当院でも臨床研究を行っています(保険適応となっている治療ではありません)。
電気刺激療法(IVES/アイビス)
脳からの運動指令によって生じる微弱な筋活動電位を読み取り、弱まった運動指令を補うように、麻痺や筋力低下のある手足に電気刺激を与えます。患者さん自身の随意運動を電気の力で介助する治療法です。


補装具の処方および作製
リハビリテーション医療では患者さんの障害を補うために義肢、装具、車椅子などがよく用いられます。これら補装具の処方、適合判定はリハビリテーション科医が行います。
障害の予防
私たちの身体は、寝たきりの状態が続くとすぐに機能の低下が起こってしまいます。そのため、早い時期から、適切なリハビリテーションを行うことによって、障害そのものの発生を予防し、仮に障害が残ったとしてもその程度を最小限にとどめることが大切です。
予定入院の患者さんに対しては、退院時に車いすではなく、歩いて帰っていただけるように入院前から治療中に想定される体力の低下や病状の変化についてご説明し、リハビリの必要性をご理解けるよう努めています。リハビリ室にいる時だけリハビリをすればよいわけではありませんので、各病棟と連携し、疾患別のリハビリ指導や寝たきりの予防について啓蒙にも取り組んでいます。

訪問指導

担当のリハビリテーションスタッフと患者さん宅を訪問し、家屋改造、福祉機器導入のチェック、指導などを行います。
このようにリハビリテーション医療の現場では患者さんの生活に密着した診療が展開されます。
横断的なコンサルテーション対応
リハビリテーション科はほぼ全科と関わります。
疾患や障害の診断・評価・治療、リハビリテーションのゴール設定、理学療法・作業療法・言語聴覚療法・義肢・装具等の処方、運動に伴うリスクの管理、リハビリテーションチームの統括、関連診療科との連携など業務は非常に多岐にわたります。

多職種カンファレンス

患者さんの診断,評価結果をもとに、担当のリハビリテーションスタッフ(PT、OT、ST)、病棟看護師、医療ソーシャルワーカー(MSW)が一堂に会してカンファレンスを開催します。リハビリテーション医療は多職種からなるチーム医療ですので、カンファレンスによる情報の共有は必要不可欠です。